- 8 (39563) 2-32-78
- г.Тайшет ул. Шевченко, 10
- tcrb@bk.ru
- Call-центр по дистанционной записи: 8(39563)2-42-67; 8(39563)2-27-40
ОГБУЗ "Тайшетская РБ"
с 27.04. по 03.05.2026 г. "Неделя укрепления здоровья на рабочих местах"







с 20.04. по 26.04.2026 г. "Неделя осведомленности о важности иммунопрофилактики"






Неделя ответственного отношения к здоровью полости рта






В целях усиления информационной работы по повышению грамотности населения в вопросах здоровья, профилактики заболеваний и формированию здорового образа жизни информационно - рекламные материалы размещены по ссылке

















Размер файла: 4.70 мб
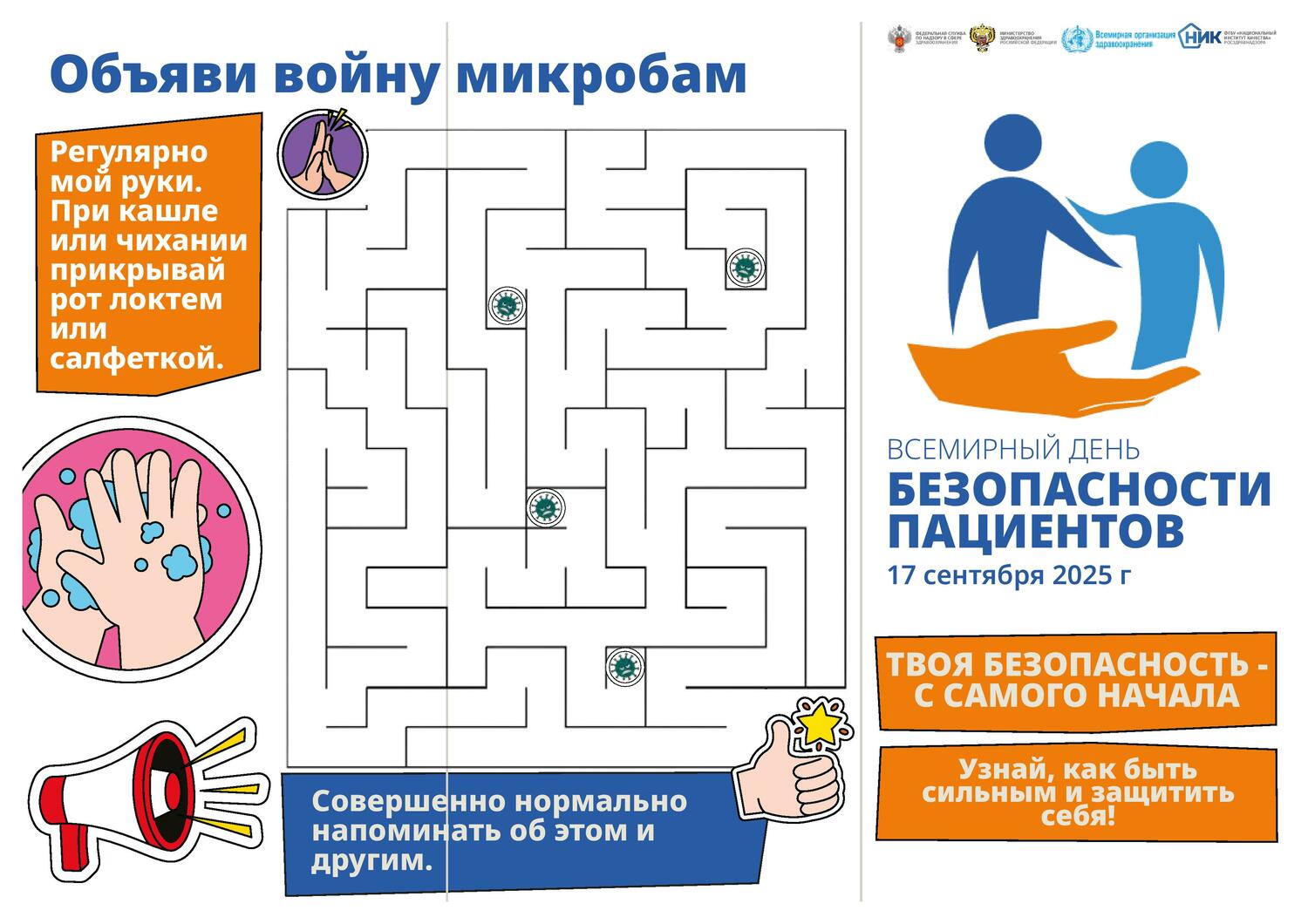
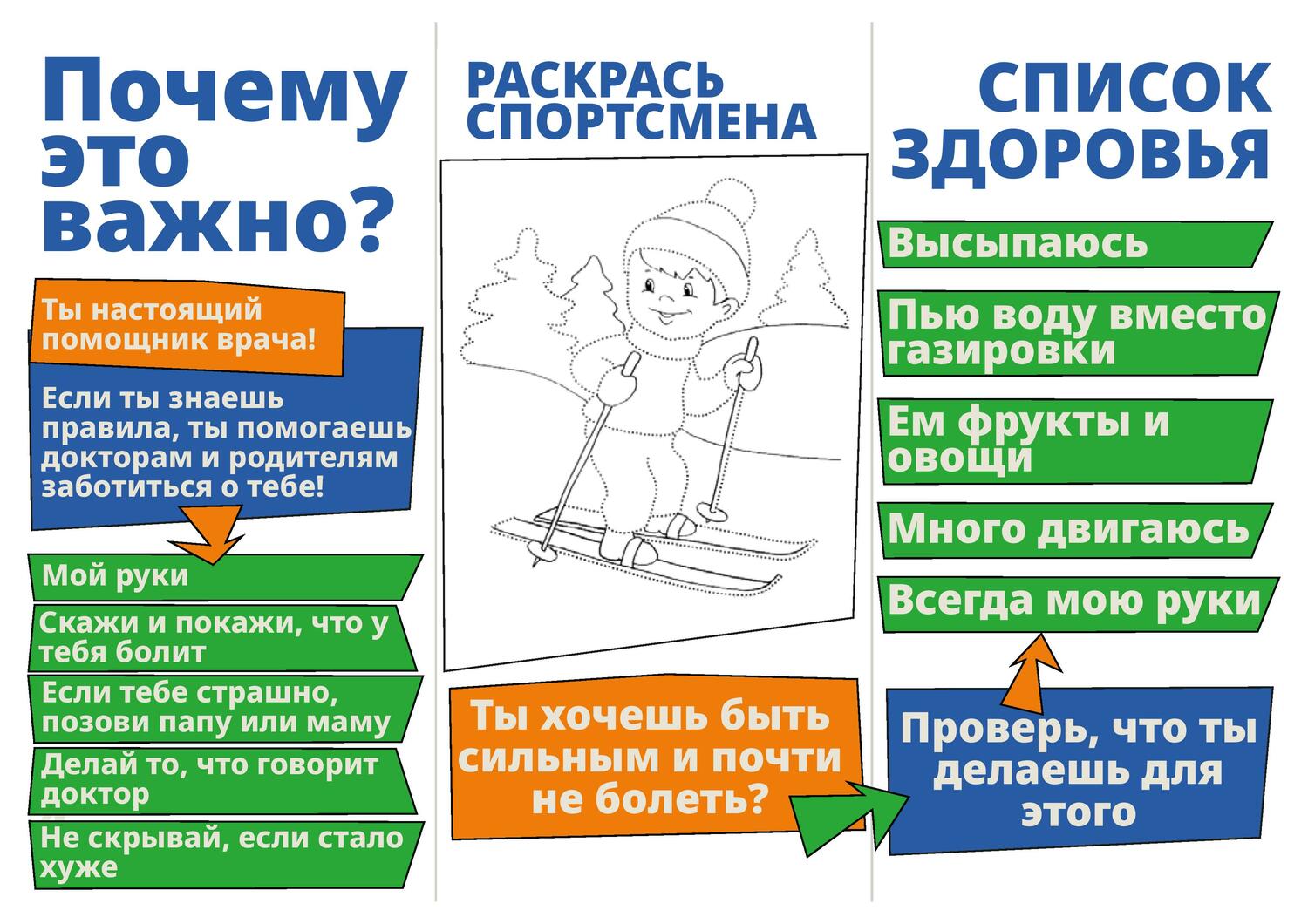
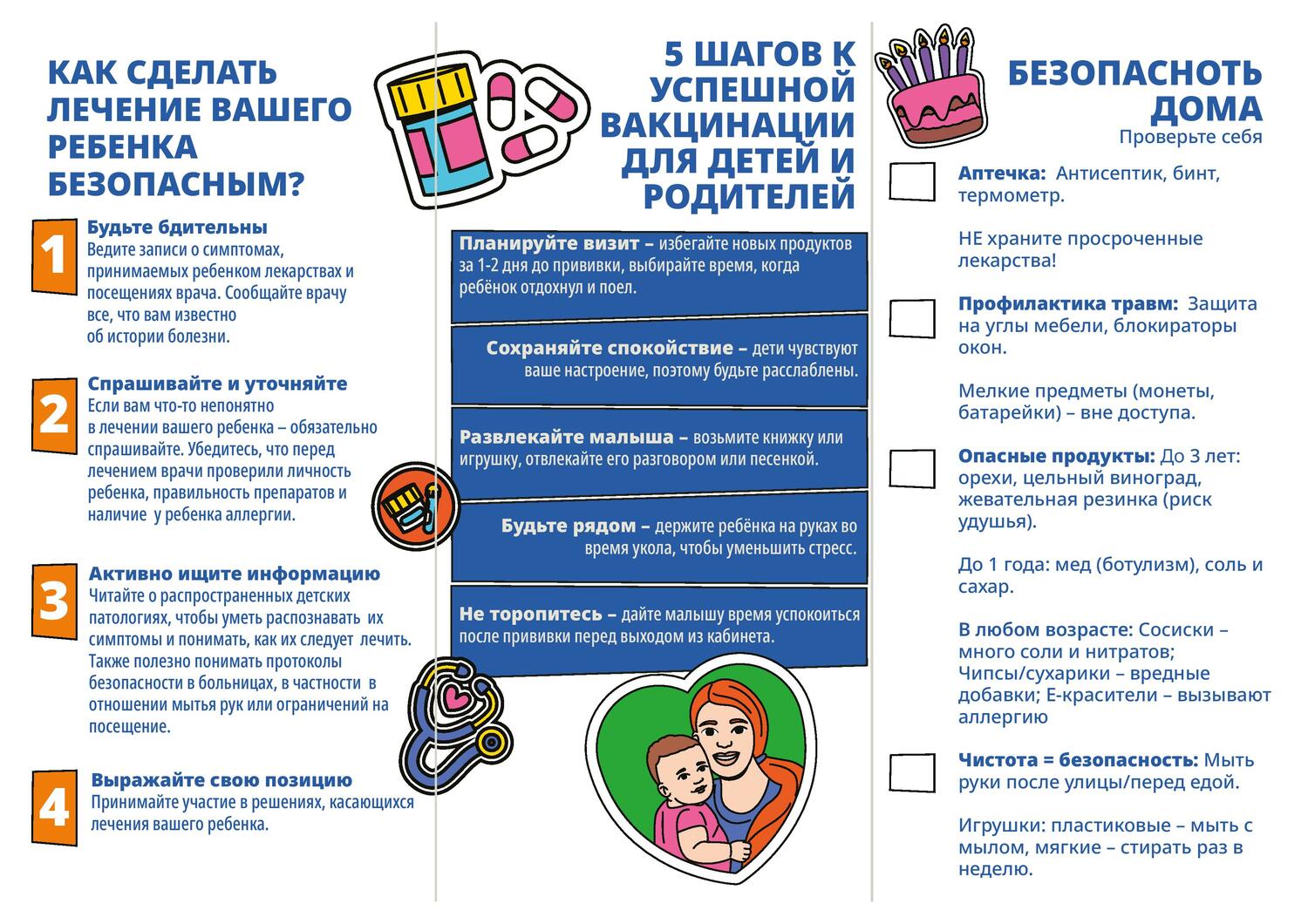
МЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ПРОВЕДЕНИЮ ВСЕМИРНОГО ДНЯ БЕЗОПАСНОСТИ ПАЦИЕНТОВ В РОССИЙСКОЙ ФЕДЕРАЦИИ 2025 ГОДУ






















































































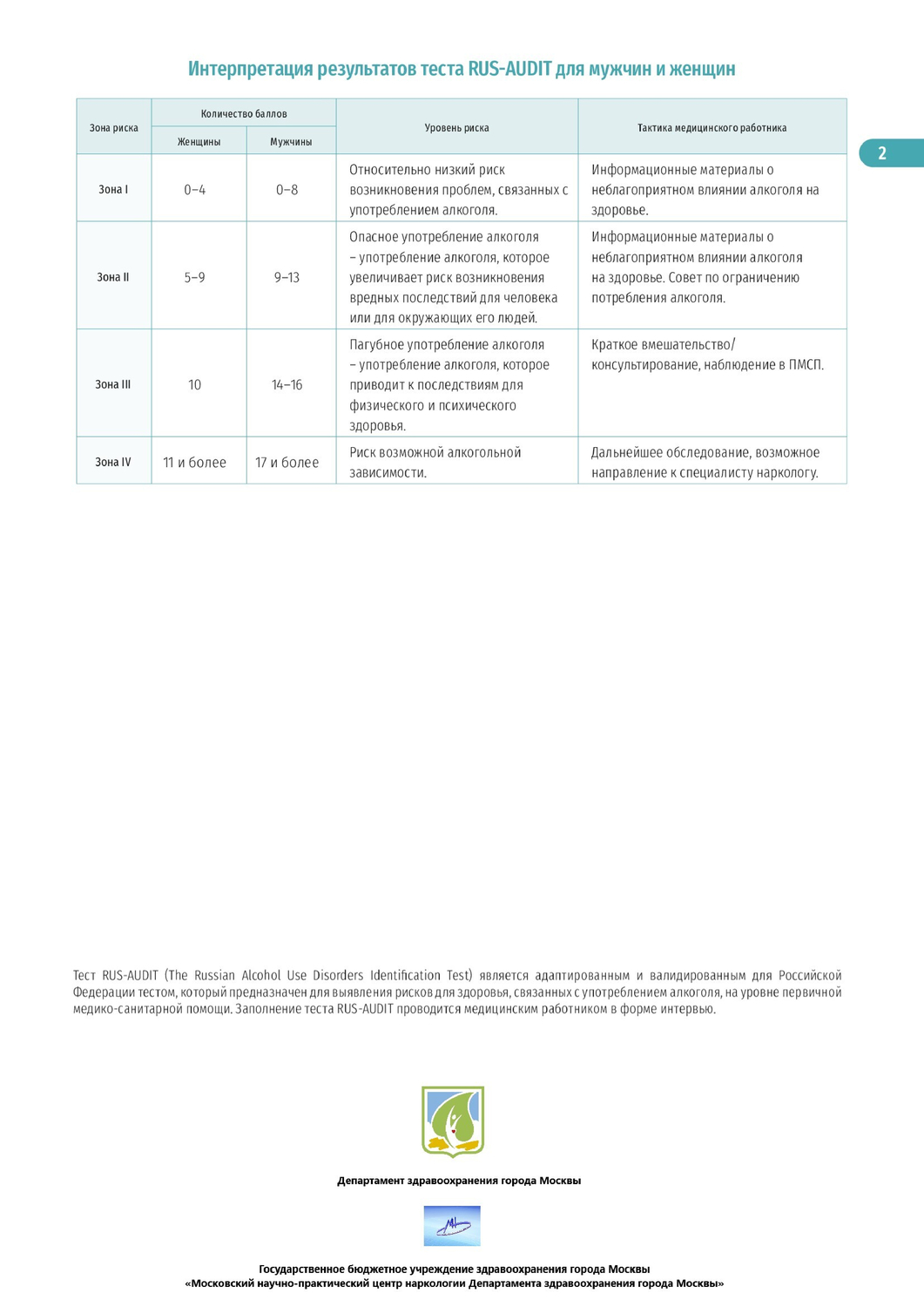



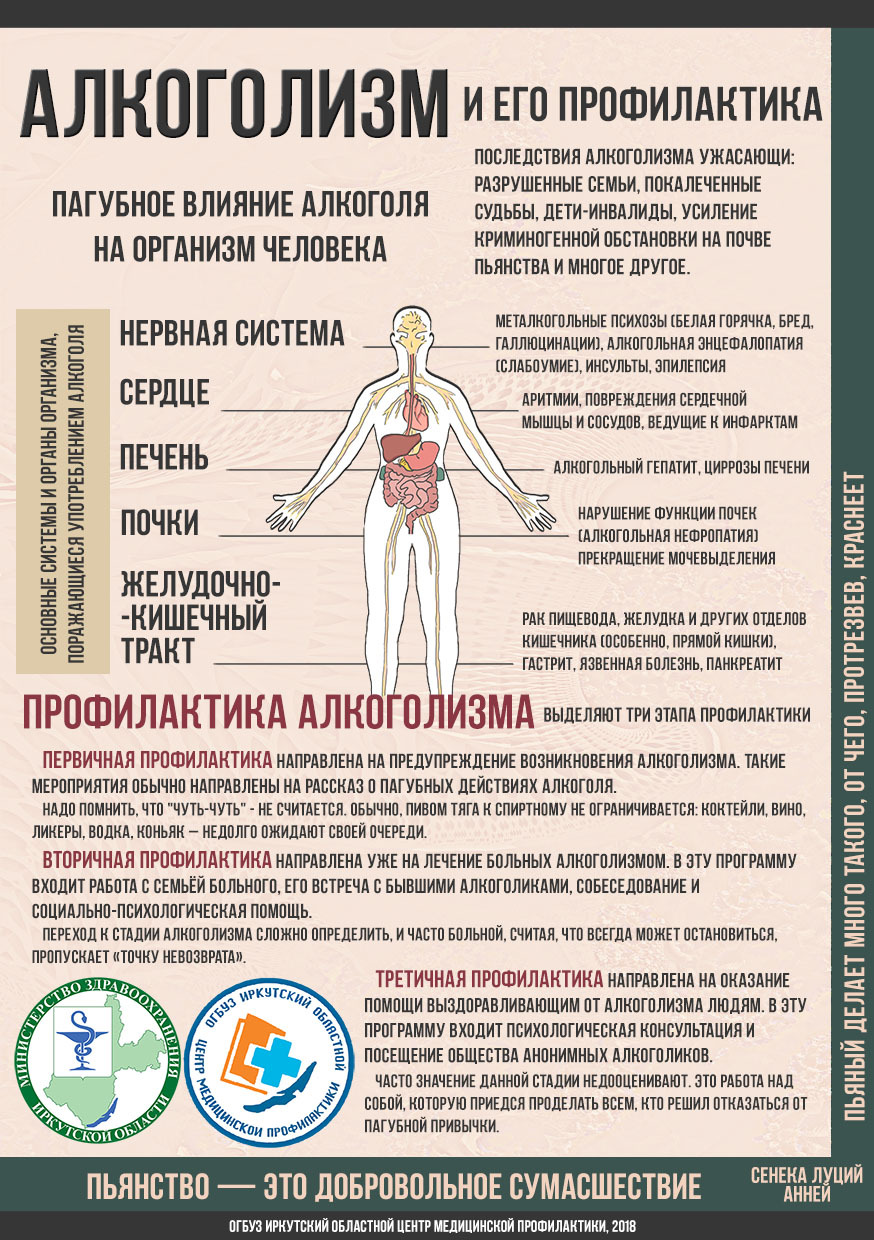
















Профилактика болезней. Проще предотвратить, чем лечить!
Каждый знает, что болезни лучше предупреждать. Но мало кто может похвастаться абсолютным здоровьем, хотя медикам известны способы профилактики почти всех болезней и они щедро делятся своими знаниями.«Нет неизлечимых болезней, есть неизлечимые люди - те, у которых отсутствует разум для осознания законов природы, отсутствует сила воли для дисциплинирования себя",- сказал австралийский врач Кеннет Джеффри. То же самое можно смело отнести к профилактике болезней. В наши дни известно достаточное количество способов профилактики многих инфекционных болезней, успешно ведется профилактика наследственных болезней. При правильном подходе можно найти эффективные методы профилактики даже хронических заболеваний. Ученые установили, что всего лишь 25% состояния организма генетически предопределены. Остальные 75% можно регулировать образом жизни (питание, окружающая среда и, конечно, профилактика заболеваний и здоровый образ жизни).






Лучшая защита от гриппа – вакцинация!
Практически перед каждым человеком, заботящимся о своем здоровье и здоровье своих родных и близких, встает вопрос: «Нужно ли делать прививку от гриппа?». Прививаться обязательно нужно и вот почему:
Вирусы гриппа относятся к таким возбудителям, которые имеют чрезвычайно высокую способность изменяться.
Поэтому наша иммунная система, встретившись с измененным вирусом гриппа, начинает воспринимать его как новый, ранее не известный вирус. И пока иммунная система «налаживает» производство защитных антител, чтобы бороться с вирусом гриппа, у человека развивается заболевание. Именно с изменчивостью вирусов гриппа связаны ежегодные сезонные подъемы заболеваемости.
После вакцинации в организме формируются защитные антитела, однако они сохраняются от полугода до 12 месяцев, а затем разрушаются. Когда в следующем году приходит новый вариант вируса гриппа, то он вновь «застает врасплох» нашу иммунную систему и мы снова болеем.
В настоящее время существуют различные способы подготовить иммунную систему к этой «встрече». Наиболее эффективный способ – прививка.
Лучше всего прививаться от гриппа до начала сезонного подъема заболеваемости гриппом и ОРВИ. В течение 2-3 недель после вакцинации сформируется защитный уровень антител против вирусов гриппа, с сентября по ноябрь.
Грипп опасен для каждого, потому что во время сезонного подъема заболеваемости гриппом, погибают и здоровые люди. Однако, наибольшую угрозу грипп и его осложнения представляют для маленьких детей, пожилых лиц, а также для людей, страдающих хроническими болезнями. Это, в первую очередь, дети с поражениями центральной нервной системы, пациенты с патологией сердца (врожденные пороки сердца, инфаркт в анамнезе, ИБС и т.д.), с заболеваниями легких, почек, эндокринной системы, с иммунодефицитами и т.д. К сожалению, иногда именно эти состояния ошибочно рассматриваются как противопоказания для проведения вакцинации против гриппа. Хотя такие лица требуют первоочередной защиты. Кроме того, проведенная прививка не приводит к обострению хронического заболевания, в то время как перенесенный грипп с большой долей вероятности может привести к обострению хронического заболевания и утяжелению его дальнейшего течения.
Хотя вакцина против гриппа предназначена в первую очередь, для защиты именно от вирусов гриппа, а не от других респираторных вирусов, в тоже время она обладает дополнительными, в некоторой степени иммуностимулирующими свойствами. Благодаря этому, иммунная система примерно 20-25 человек из 100 привитых приобретает дополнительную защиту и от других респираторных вирусных инфекций.
Высокая степень очистки вакцин и минимальное количество реакций на прививки дает возможность их использования у грудных детей, начиная с 6 месяцев и беременных во 2-3 триместре. Ведь показатели заболеваемости среди детей обычно в два-три раза выше, чем у взрослых. А 90 процентов госпитализированных при гриппе – дети. У них заболевание протекает тяжело и именно их надо защищать в первую очередь.
Своевременная вакцинация поможет избежать инфекции и ее осложнений, в которых проявляется особое "коварство" гриппа.
Благодаря 30% охвату населения вакцинацией против гриппа в 2016 г. нам удалось избежать эпидемии гриппа в эпидемический сезон 2016-2017 г. В 2017 г. на территории обслуживания ОГБУЗ «Тайшетская районная больница» произошло снижение заболеваемости острыми респираторными инфекциями и пневмониями, в т.ч. с летальными исходами по сравнению с аналогичным периодом 2016 г. Это доказывает, что вакцины работают!
Приходите на прививку, мы Вас ждём!
Врач-эпидемиолог
Г.И.Алимова







Центр здоровья

Федеральная компания "Антитабак 2025"























































Профилактика сердечных заболеваний









































































































































Размер файла: 4.04 мб
Методические рекомендации для населения по профилактике вирусного гепатита С

Неделя здоровья матери и ребенка



Забота о репродуктивном здоровье девочки начинается с рождения. Очень важный возрастной период – подростковый (11-12 лет), когда необходимо особо беречь девочку от инфекционных, в первую очередь вирусных заболеваний. Важно ликвидировать все очаги инфекции в организме, в первую очередь кариес и хронические воспаления миндалин – тонзиллит. Своевременное выявление и лечение хронических заболеваний внутренних органов – непременное условие оптимального развития организма, в том числе и репродуктивной функции.
Взрослые должны помочь подросткам осознать предстоящие родительские функции и выработать у наших детей ответственность за собственной здоровье. Подростки должны понять необратимый характер многих патологических изменений в организме, особенно в половой системе, которые в дальнейшем могут помешать их будущему материнству и отцовству.
Советы подросткам:
· Очень важно с самого раннего возраста привыкать соблюдать необходимые гигиенические навыки. Пренебрежение правилами личной гигиены чревато внедрением инфекции сначала в наружные половые органы, а при длительном течении инфекция может вызывать воспаления внутренних половых органов.
· Курение, алкоголь, токсические вещества и наркотики наносят организму подростка существенно больший вред, чем организму взрослого человека, так как они являются гонадотоксичными факторами, т.е. факторами, повреждающими половые органы, в первую очередь – половые клетки.
· Поскольку гормоны, необходимые для правильной регуляции полового созревания вырабатываются в период ночного сна, для подростков важно достаточное количество сна, особенно в период психо-эмоциональных нагрузок, например во время экзаменов.
· Раннее начало половой жизни, конечно, нежелательно, но если это уже случилось, важно, чтобы не возникло последствий. Девушка, начавшая половую жизнь, должна отчетливо представлять, что у неё может наступить беременность. Готова ли она к этому? Хочет ли выносить и родить ребёнка? Эти вопросы следует решить для себя ещё до начала близости. Беременность в подростковом возрасте часто нежелательна. Прежде всего, беременность у подростков создает более высокий риск для здоровья девушки. С одной стороны, это нелегкое испытание для молодой мамы, с другой – для её ребёнка, который может родиться более слабым, чем у взрослой женщины. А прерывание беременности в молодом возрасте может привести к тяжелым последствиям для здоровья с последующим развитием бесплодия.
Взято с сайта: https://umsep.ru/zdorovyy-obraz-zhizni/reproduktivnoe-zdorove/























В России стартовала неделя популяризации подсчета калорий





























